皮肤上突然冒出一串水疱,沿着身体一侧排开,火辣辣地疼,有的人连衣服轻轻一碰都受不了。很多人第一反应是“是不是上火了”,或者觉得自己最近倒霉。其实带状疱疹并不是凭空出现,它背后有清晰的医学机制。真正的关键不在“运气”,而在身体内部的变化。
带状疱疹的病原体叫水痘—带状疱疹病毒。小时候得过水痘的人,病毒并没有完全消失,而是潜伏在神经节里。医学上称为潜伏感染。当人体免疫功能稳定时,病毒被控制住,不会作乱。一旦免疫防线出现松动,病毒重新激活,就沿着神经分布区域引起炎症和水疱。说得直白一点,带状疱疹是“旧病毒翻出来”。

第一个重要原因是年龄增长。随着年龄增加,免疫系统功能逐渐下降,这种现象被称为免疫衰老。研究数据显示,50岁以后带状疱疹发病率明显上升,70岁以上人群发病率可达到年轻人的数倍。细胞免疫能力减弱,尤其是对病毒的特异性免疫反应下降,是关键因素。老年人并非更容易感染,而是更容易让潜伏病毒“醒来”。
第二个原因与长期压力有关。持续精神紧张会影响内分泌系统,体内皮质醇水平升高。皮质醇对免疫反应具有抑制作用。压力大、睡眠差的人群,细胞免疫功能往往下降。临床观察中,部分患者在发病前经历明显的生活变故或工作压力增加。压力不是唯一原因,却是重要推手。

第三个原因是慢性疾病。糖尿病、高血压、慢性肾病等都会对免疫功能产生影响。以糖尿病为例,长期高血糖会削弱白细胞功能,使抗病毒能力下降。有研究统计,糖尿病患者发生带状疱疹的风险比普通人群高出约30%。基础疾病控制不佳时,风险更明显。
第四个原因与肿瘤或免疫抑制治疗有关。部分肿瘤患者在接受化疗或放疗期间,免疫细胞数量下降。长期使用糖皮质激素或免疫抑制剂的人群,同样容易出现病毒再激活。医学上将这类情况归为免疫功能低下状态。对这些人来说,带状疱疹不只是皮肤问题,还可能出现播散型感染。
第五个原因是过度劳累。长期熬夜、体力透支,会影响免疫系统调节。自然杀伤细胞活性下降后,病毒更容易复制。部分患者在发病前连续几天加班或体力消耗较大。身体发出的警告信号往往被忽视,直到皮肤出现症状才意识到问题。
第六个原因与营养状态相关。蛋白质摄入不足、维生素缺乏,都会影响免疫细胞生成。营养不均衡的人群,免疫屏障较薄弱。膳食结构单一、长期节食,都会让身体抵抗力下降。病毒激活并非瞬间发生,而是免疫失衡的结果。
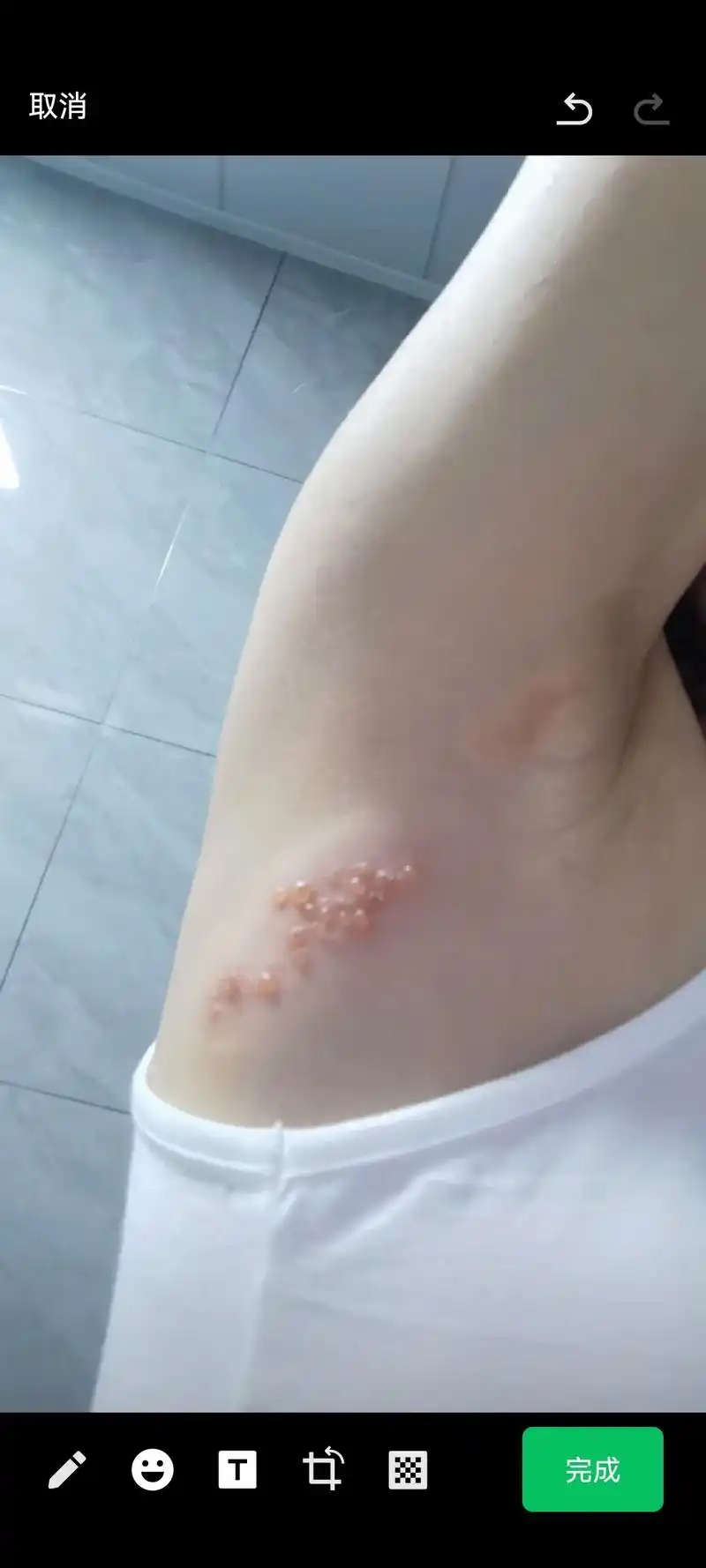
带状疱疹的疼痛不容小觑。病毒沿神经传播,造成神经炎症。部分人会发展为带状疱疹后神经痛,疼痛持续数月甚至更久。年龄越大,发生率越高。早期使用抗病毒药物,有助于缩短病程,减少神经损伤。发病72小时内开始治疗,效果更佳。
有数据指出,我国每年新发带状疱疹病例数量庞大。老龄化社会背景下,发病人群逐年增加。预防策略包括改善生活方式和接种疫苗。疫苗可以增强对水痘—带状疱疹病毒的特异性免疫反应,降低发病率和后遗神经痛风险。接种并非强制,却是有效手段。
很多人把带状疱疹简单归因于“体质差”或“受凉”。其实背后的核心是免疫平衡。免疫系统像一张网,平时默默工作,一旦破口,潜伏病毒就可能趁机活动。理解这一点,比盲目恐慌更重要。
再强调一点,带状疱疹并非传染性极强的疾病。它来源于体内病毒再激活,而不是外界感染。与患者接触并不会直接得带状疱疹,不过未得过水痘的人接触水疱液可能感染水痘。日常生活中保持良好卫生习惯即可。
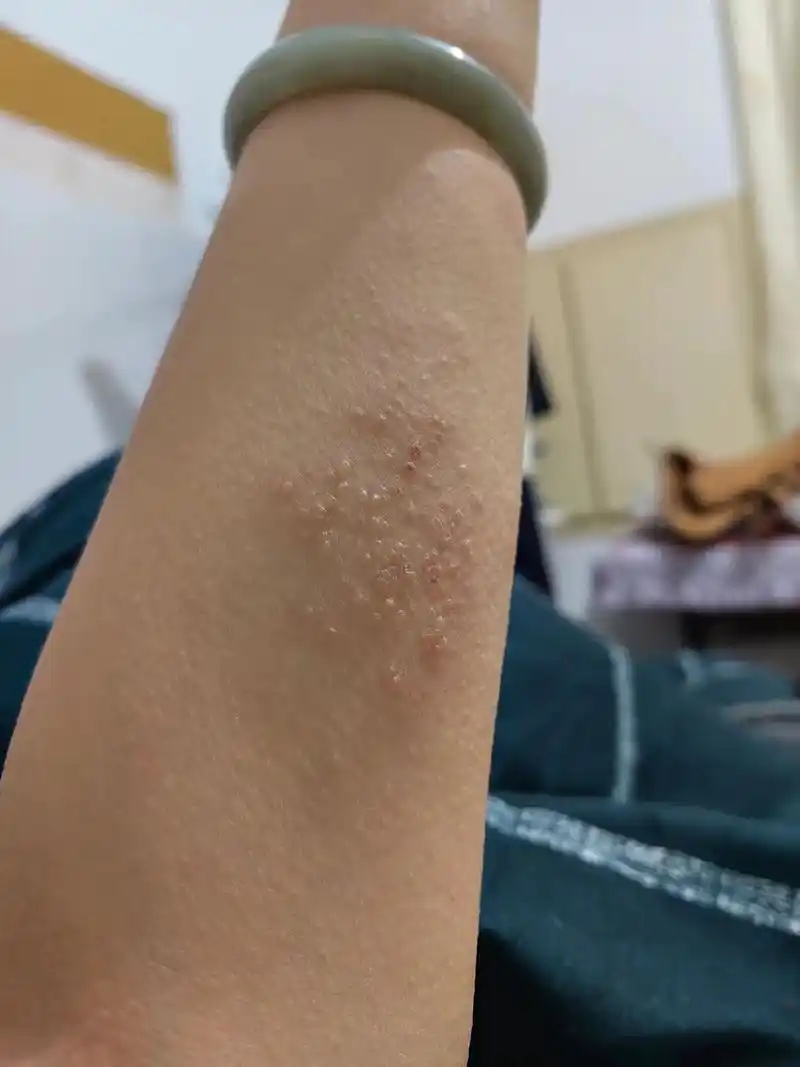
回到主题,人不会无故患上带状疱疹。年龄、压力、慢性病、免疫抑制、劳累和营养状态,这些因素共同作用。病毒一直在那里,身体状态决定它是否被压制。关注免疫健康,比事后补救更重要。带状疱疹是身体发出的提醒,而不是偶然事件。
参考文献:[1]中华医学会皮肤性病学分会.带状疱疹诊疗指南(2022年版)[J].中华皮肤科杂志,2022,55(5):321-327.[2]王宝玺,张学军.带状疱疹流行病学与预防研究进展[J].中华流行病学杂志,2019,40(6):745-749.[3]李太生.免疫衰老与感染性疾病关系研究进展[J].中华内科杂志,2020,59(4):241-245.[4]陈万青,郑荣寿.中国常见感染性疾病流行状况分析[J].中华预防医学杂志,2021,55(3):257-262.